闭角型青光眼
病因
解剖因素
- 眼前段狭小拥挤
眼轴短、前房浅、角膜小、晶状体厚 - 生理性瞳孔阻滞
晶状体前表面与虹膜紧贴面积增大-->阻滞-->后方压力升高-->周边虹膜前移
促发因素
情绪波动(最多见)
过度疲劳、近距离用眼过度、暗室、全身疾病等
原理
刺激->自主神经功能紊乱
睫状肌调节痉挛->顶推根部虹膜向前(近距离过度用眼)
周边虹膜摩擦小梁组织
眼局部血管舒缩功能失调
急性闭角型青光眼
多见于虹膜膨隆型。
分期
临床前期
具有解剖特征+另一眼发作|(家族史、[Boxes/激发试验|暗室激发])
发作期
当房角关闭范围突然增大,一般眼压升高明显。
急性大发作
单眼或双眼发作
头痛、眼痛,恶心呕吐*
视力可减退至光感
睫状充血/混合充血
角膜雾状水肿-->眼底难以窥见,可有色素性KP
瞳孔扩大可椭圆或偏向一侧,对光反射消失
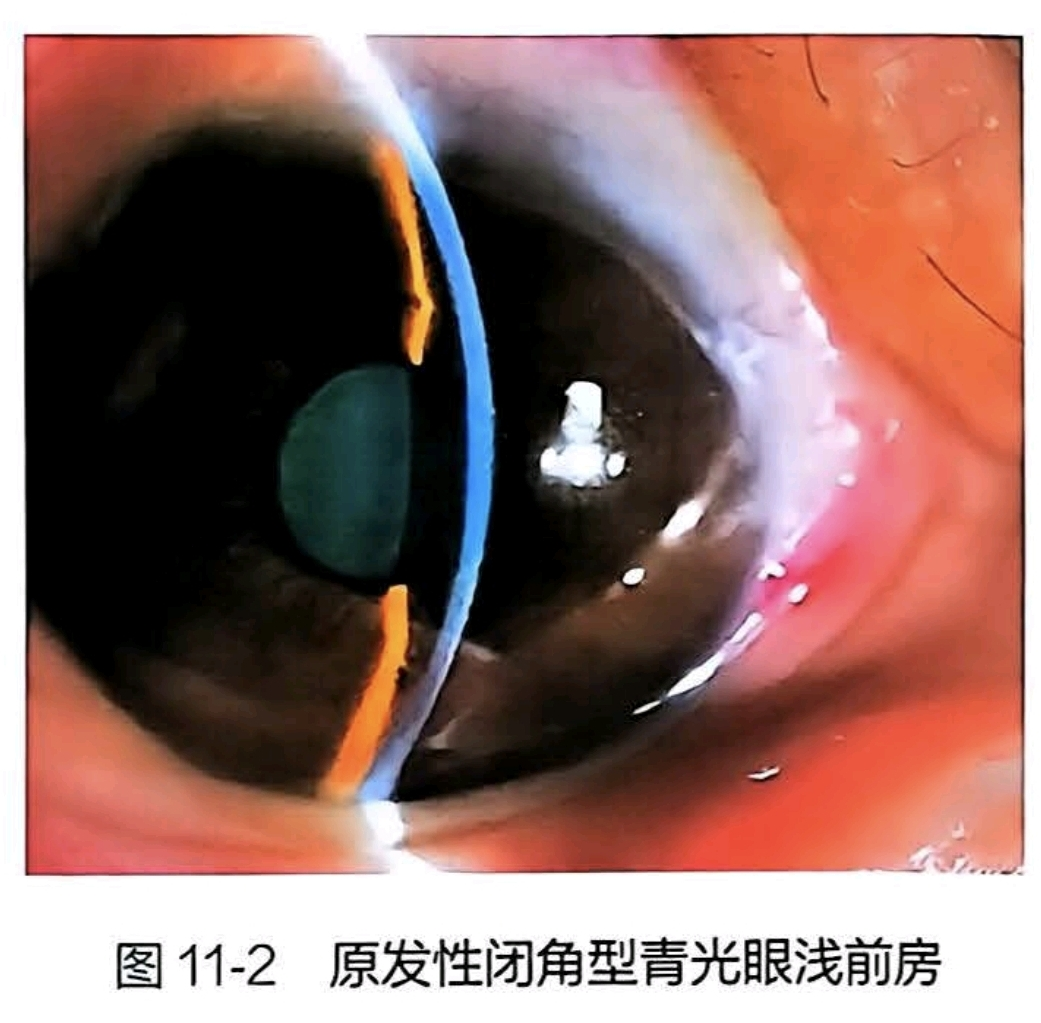
前房很浅
眼部刺激征
眼球坚硬如石,眼压多在**>50mmHg**
发病略久
可见虹膜色素脱落或扇形萎缩
眼压急剧升高且时间持续较长
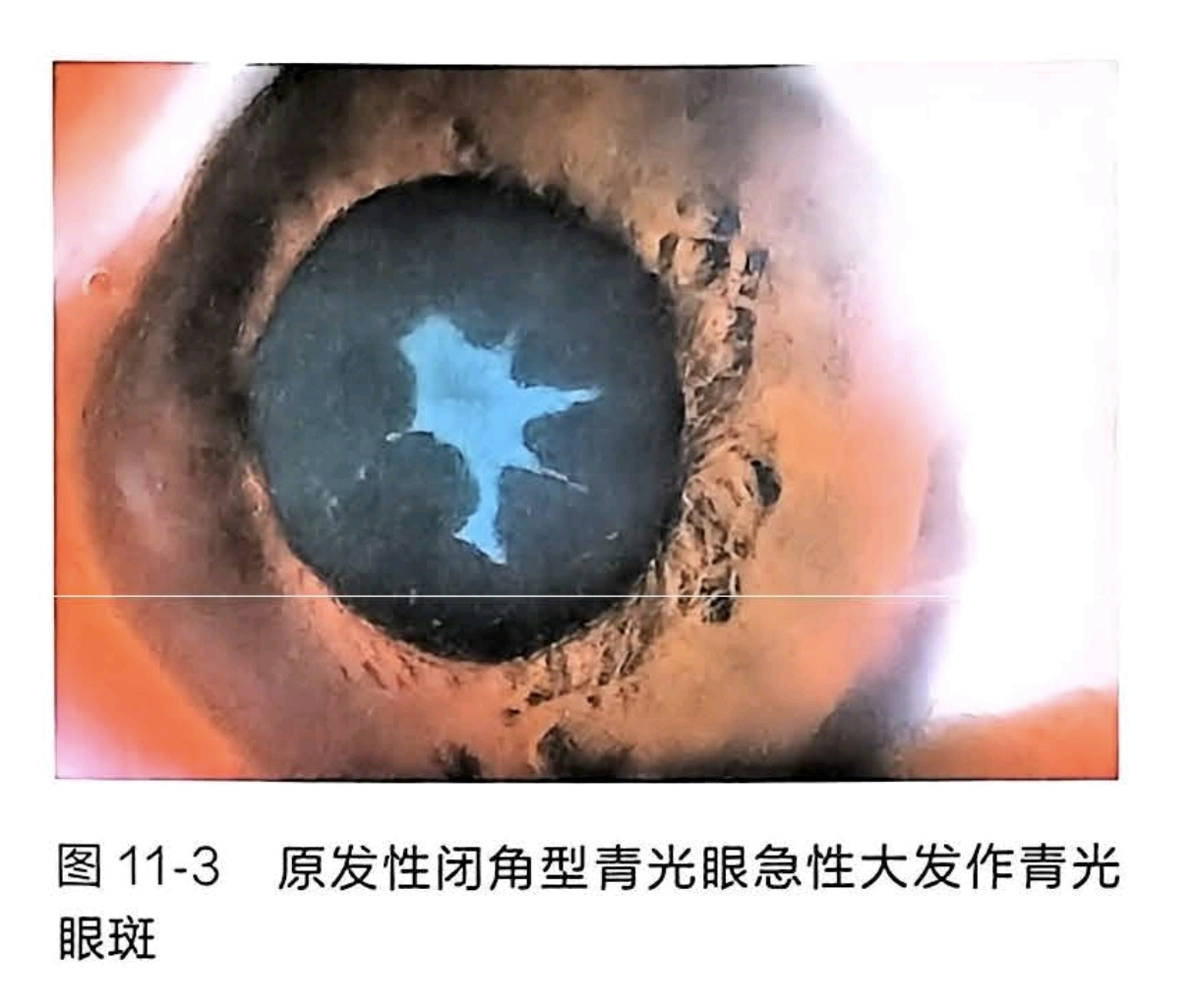
青光眼斑(Vogt斑):晶体前囊灰白色斑点状、粥斑样浑浊
眼压下降后
房角重新开放 | 局部粘连
小梁网:色素沉着,甚至纤维素渗出
眼底:
V轻度充盈
R偶见出血斑
视盘正常|略充血
若高眼压持续时间较长
R轻度水肿--t+-->视盘苍白(缺血)/CRVO性出血
短期或数日未控制
可失明
不典型发作(小发作)
症状轻微,可仅轻度酸胀,视力影响不明显,可有雾视、虹视。
眼压一般30-50mmHg。
发作时间短暂休息后可自行缓解
及时缩小瞳孔,房角可重新开放
不解除阻滞因素,则会再发。
每次发作都会形成部分永久性粘连。
大部分粘连后,进入慢性进展期。
间歇缓解期
发作后治疗,房角重新开放,进入暂时缓解或稳定的时期。可长可短
鉴别:若是药物控制眼压下降而房水C值未改善,房角大部分仍粘连关闭,则不能算间歇缓解期。
慢性进展期
进入慢性期依据:眼压升高,相应范围的房角粘连,房水C值低于正常,视盘凹陷扩大
早期:眼压持续升高、视盘正常
后:视盘逐渐凹陷和萎缩、视野受损逐渐减小至失明(绝对期)
诊断与鉴别诊断
发作期诊断与鉴别
发作时常较典型。
不典型的可能被误诊为虹膜睫状体炎,
典型误诊:尤其班前房纤维素渗出且眼压已降低的,扩瞳会使病情恶化。
典型错误处理:扩瞳使病情恶化
剧烈头痛恶心呕吐,常被误诊为偏头痛、急性肠胃炎
典型处理错误:给予解痉药:东莨菪碱、阿托品等(MB扩瞳)加重病情
间歇缓解期诊断与鉴别
看似一切正常,诊断较为困难。凡中年以上女性(2F,Forty Female),解剖上浅、窄,有发作性虹视、雾视、头痛、鼻根酸胀等病史的,均应仔细检查,必要时做激发试验。
治疗原则
临床前期、间歇缓解期:虹膜周切接触阻滞,或缩瞳药3/日+随访
慢性进展期:大部分粘连,只能外引流术
大发作:急闭青降压四件套,充血、纤渗上激素,3天未降行外引流术
小发作:三联降压+减量停用
----不再高&大部开放:内引流
----再高:外引流
临床前期治疗原则
预防发作:
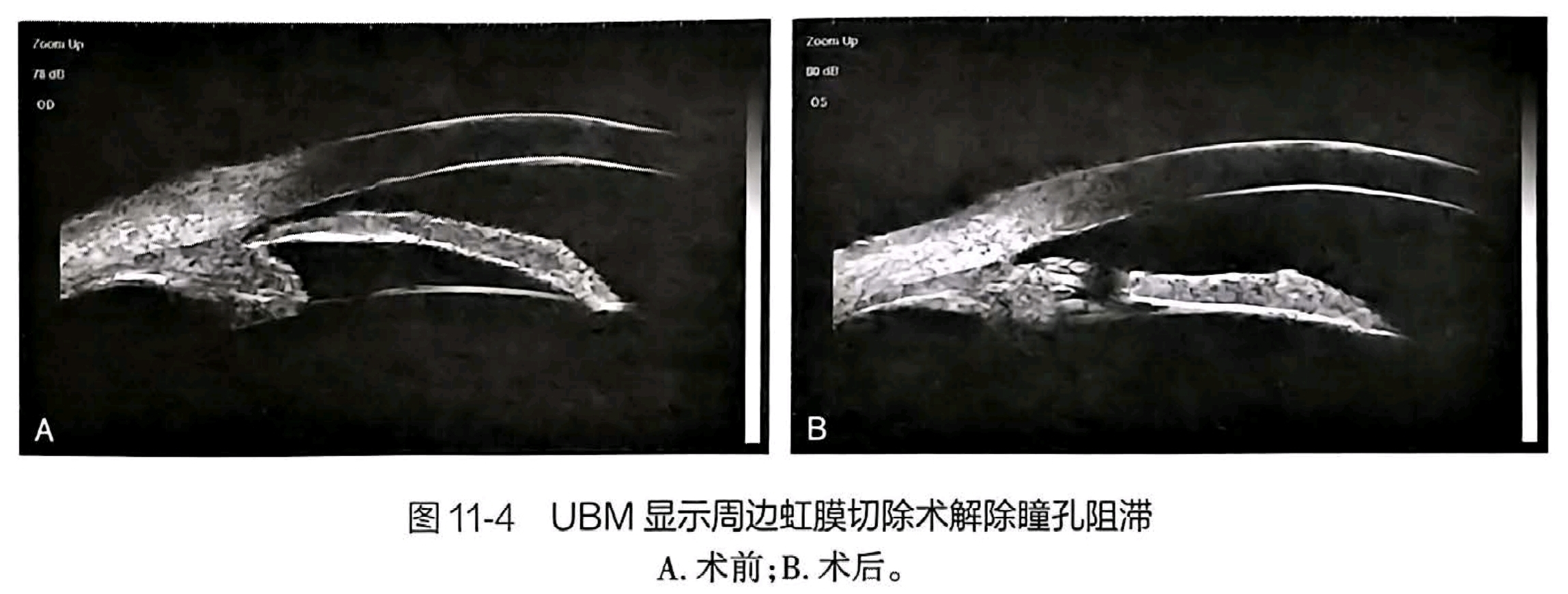
- 及时虹膜周切,解除阻滞。
- 暂时不愿手术:1%毛果 2-3/日,定期随访。
急性发作治疗原则
短时间内控制高眼压,减少视功能损害,防治房角形成永久粘连
- 毛果频点:毛果/5min,眼压下降or瞳孔正常大小后,逐渐减少至3/日。
- 充血明显 / 前房纤维性渗出-->局部or全身激素。【减少炎症、粘连】
- 全身使用高渗脱水药:甘露醇快速滴注
注意老年患者,尤其HBP、心/肾功能不全、电解质紊乱者。关注全身状况,以免发生问题。 - 抑制房水生成药
- 全身用药:CA抑制剂:乙酰唑胺250mg/醋甲唑胺25mg 2/d 口服,眼压控制后停用
- 局部用药:CA抑制剂 or BB 二选一 2/d
- 【】【】
三天内眼压仍>50mmHg
房角多已粘连丧失功能,只能做外引流术。
此时,眼部组织水肿,充血剧烈,手术则组织炎症反应大,滤过泡容易瘢痕化。
也易发生手术并发症,往往效果差。
??虹膜萎缩、瞳孔固定放大-->滤过性手术以虹膜嵌顿术为宜
眼压能药物控制-->参照不典型发作控制后的处理原则选做眼内或眼外引流术。
不典型发作
一般能较快控制。三联+减量
联用缩瞳、BB、CA抑制剂,眼压下降后减少至停用BB、CA抑制剂。
- 眼压不再升高,房角大部分开放或完全开放-->虹膜周切术。
- 眼压再度回升-->眼外引流术
间歇缓解期治疗原则
阻止进展:行虹膜周切,以解除阻滞,防止房角关闭。
暂时不愿手术者,滴缩瞳药,加强随访。
慢性进展期治疗原则
房角大部分粘连、引流功能失代偿。只能做眼外引流术,以控制眼压。
可做小梁切除或虹膜咬切术,术前应尽可能控制眼压在最低水平。
绝对期青光眼的治疗原则
目的仅在于解除症状,应尽量避免眼球摘除带来的精神痛苦。
慢性闭角型青光眼
周边虹膜与小梁网的粘连进行性发展,可呈多中心。
多见于50岁左右男性。中老男
早期症状不典型,眼压慢性升高,中央前房深度正常或接近正常,虹膜膨隆不明显,房角中等狭窄,可多中心的发生虹膜前粘连,无急闭青的虹膜萎缩、瞳孔变形等典型表现。 不易引起患者警觉。
中晚期发生视盘损害和视野损害
诊断
常缺乏自觉症状,常备误诊为老年性白内障、开青,而延误治疗。
慢性闭角型青光眼的治疗原则
早期:做内引流。对于较多嵴突的房角,做虹膜周切+虹膜成形术效果更好。
中晚期:只做滤过性手术+神经保护治疗。